Почему возникает и как проявляется грыжа пищеводного отверстия диафрагмы
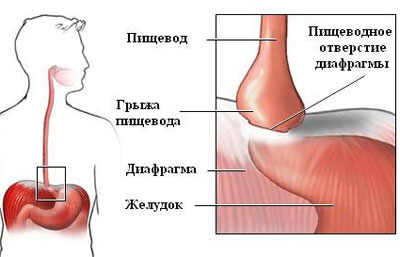
Нередко среди гастроэнтерологических заболеваний встречается грыжа пищеводного отверстия диафрагмы. Грудная полость отграничена от брюшной крупной мышцей (диафрагмой). В ней имеется отверстие. При грыже содержимое брюшной полости (желудка) может поступать в грудную полость, и наоборот.
Развитие грыжи
Грыжа пищеводного отверстия диафрагмы – это патологическое состояние, при котором происходит выпячивание желудка или петель кишечника в грудную полость. Данная патология встречается и у взрослых, и у детей.
Развитие этого заболевания в детском возрасте преимущественно связано с врожденными пороками развития диафрагмы.
Болезнь находится на 3 позиции по частоте среди желудочно-кишечных заболеваний, уступая только язве и желчнокаменной болезни. Чем старше человек, тем выше вероятность развития у него грыжи. Обусловлено это тем, что с возрастом связки в области пищеводного отверстия ослабевают. Они теряют эластичность и атрофируются. Практически у каждого второго человека старше 70 лет развивается грыжа пищеводного отверстия диафрагмы. Молодые люди страдают этим значительно реже.
Этиологические факторы
Грыжа пищевода обусловлена разными факторами. Выделяют врожденные и приобретенные причины этого заболевания. Основными этиологическими факторами являются следующие:
- Наличие хронической патологии органов пищеварения.
- Хронические запоры.
- Врожденная слабость связок.
- Травмирование диафрагмы.
- Заболевания соединительной ткани.
- Синдром Марфана.
- Варикозное расширение вен.
- Недостаточная тренированность.
Диафрагмальная грыжа чаще развивается у лиц астенического телосложения, для которого характерны высокий рост, длинные конечности, худощавое тело и узкие плечи. К предрасполагающим факторам относится малоактивный образ жизни, дивертикулез кишечника. Очень часто грыжа пищевого отверстия сочетается с бедренной или пупочной грыжей.
Установлена взаимосвязь между развитием данной патологии и гастроэзофагеальной рефлюксной болезнью. Пусковым (производящим) фактором является увеличение давления в брюшной полости. Это возможно на фоне геморроя, тяжелого физического труда, частого поднятия тяжестей, переедания, астмы или бронхита, которые сопровождаются приступообразным кашлем.
Развитие грыжи пищеводного отверстия диафрагмы возможно у женщин, ожидающих ребенка. Каждая 6 женщина с повторной беременностью страдает от данного недуга.
Способствовать развитию грыжи могут следующие заболевания и состояния:
- рефлюкс-эзофагит;
- термический и химический ожог пищевода;
- хронический гастродуоденит;
- холецистит;
- хронический панкреатит;
- желчнокаменная болезнь;
- язва;
- рубцовые изменения пищевода;
- пептическая язва.
Немаловажную роль играет такой фактор, как нерациональное питание. Неконтролируемый прием пищи, несоблюдение интервалов, еда на ночь перед сном – все это факторы, провоцирующие возникновение и развитие грыжи.
Клинические симптомы
У большинства больных симптомы выражены слабо или совсем не определяются. Клинические признаки зависят от степени смещения органов. Тяжелее всего протекает 3 степень заболевания, когда в грудной полости оказывается брюшной отдел пищевода и желудок. Наиболее частыми проявлениями грыжи пищевого отверстия диафрагмы являются:
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
- боль в верхней половине живота;
- боль за грудиной;
- неприятные ощущения в подреберье;
- изжога;
- отрыжка;
- одышка;
- чувство сердцебиения после употребления пищи;
- рвота съеденной пищей.
Боль при грыже имеет следующие особенности:
- появляется после еды, физической работы или кашля;
- усиливается в лежачем положении и при наклоне;
- ослабевает после отрыжки и при смене позы;
- уменьшается после питья воды.
У некоторых больных возникает интенсивная боль в области груди. Ее нередко ошибочно принимают за стенокардию. Частым признаком заболевания является нарушение сердечного ритма и учащение сердцебиения. Симптомы усиливаются при ущемлении грыжи. При сдавливании внутренних органов наблюдается падение артериального давления, цианоз кожи, тошнота, рвота, интенсивный болевой синдром в области груди.
В случае развившейся рефлюксной болезни на первый план выступают такие симптомы, как горькая или кислая отрыжка, изжога, срыгивание, дисфагия.
Дисфагия характеризуется трудностями при проглатывании пищи. Этот признак чаще всего возникает при употреблении холодной или очень горячей еды или напитков.
К дополнительным симптомам заболевания относится икота и жжение языка.
Если содержимое желудка попадает в трахею и бронхи, то развивается бронхит или пневмония.
Наличие пептических язв и варикозных вен может привести к кровотечению и развитию анемии.
Лечение и питание
Лечение больных чаще всего консервативное. Хирургическое вмешательство проводится только в крайнем случае. Необходимы следующие исследования:
- Общий анализ мочи и крови.
- Определение в кале скрытой крови.
- ФЭГДС.
- Рентгенологическое исследование.
- Измерение кислотности желудка.
- Импедансометрия.
- Эндоскопическая биопсия.
- Исследование кусочка ткани пищевода.
Лечение направлено на устранение основных симптомов болезни и предупреждение повторного образования грыжи. Назначаются следующие группы лекарственных препаратов:
- Блокаторы H2-гистаминовых рецепторов (Ранитидин, Фамотидин);
- Антациды (Маалокс, Гевискон, Алмагель, Гастал);
- Блокаторы протонной помпы (Омез и его аналоги).
Антацидные средства позволяют нейтрализовать образующуюся кислоту. Для излечения требуется нормализовать вес, отказаться от алкоголя. Спать такие больные должны на кровати с приподнятым головным концом. Это предупреждает заброс содержимого желудка в пищевод. На время лечения следует снизить физическую нагрузку. Не рекомендуются наклоны туловища и поднятие тяжестей.
Консервативная терапия не всегда дает положительный результат. Выделяют следующие показания к проведению операции:
- отсутствие эффекта от лекарственного лечения;
- наличие осложнений (развитие эзофагита, кровотечения, язв);
- крупный размер грыжи;
- дисплазию пищевода.
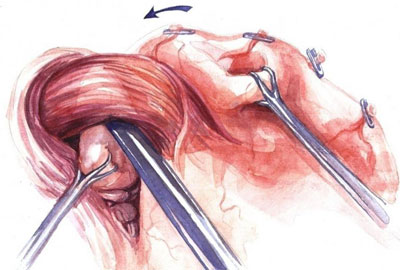
В ходе хирургического вмешательства проводится удаление грыжи. Осуществляется ушивание ворот грыжи и укрепление связочного аппарата. Очень часто делают фундопликацию. Суть этой операции заключается в обеспечении нужного угла между желудочным дном и брюшным отделом пищевода. Нередко проводится гастропексия. При отсутствии осложнений в ходе хирургического лечения больного выписывают через 10 дней после операции.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
В восстановительный период рекомендуется проведение лечебной гимнастики, в то время как тяжелый физический труд запрещен. После операции рецидивы заболевания возникают крайне редко, чего нельзя сказать о консервативном лечении. В тяжелых случаях, когда пищевод сужается и формируется рубцовая ткань, требуется резекция органа.
Важным аспектом лечения является правильное питание. Необходимо соблюдать следующие правила:
- Разделить суточный объем пищи на 5-6 приемов.
- Последний раз употреблять пищу за 2-3 часа до сна.
- Есть спокойно, небольшими порциями.
- Не переедать.
- Принимать пищу в одни и те же часы.
- Исключить из рациона острые, соленые, маринованные продукты, жареные блюда.
- Не употреблять газированные напитки, кофе, алкоголь.
Для того чтобы улучшить прохождение пищи и подготовить слизистую пищевода и желудка, рекомендуется перед едой выпивать 1 ст.л. растительного или оливкового масла. Необходимо обеспечить механическое, химическое и термическое щажение пищевода.
Разрешается есть овощные супы, нежирное мясо и рыбу в виде паровых котлет, суфле или тефтелей. Некоторые фрукты, например, яблоки целесообразно кушать в протертом виде.
Отказ от диеты приводит к рецидиву болезни.








Добавить комментарий