Причины и лечение поясничного радикулита
Поясничный радикулит (ишиас, радикулопатия или пояснично-крестцовый радикулит) – один из самых распространенных болевых синдромов. Он возникает при поражении корешков спинного мозга в области поясничного отдела. Поражение развивается вследствие сдавления корешков разными структурами или образованиями.
Часто радикулит принимают за самостоятельное заболевание, но это не так. Радикулит поясничный – лишь отражение дегенеративных или иных патологических процессов, протекающих в зоне поражения, в данном случае в поясничной области. Страдают ишисом люди чаще после 30 лет. Но это не значит, что более ранний возраст является гарантией отсутствия радикулопатии.
Основные симптомы
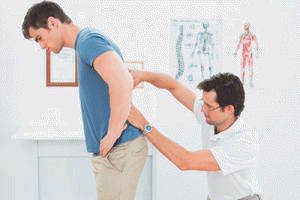
К ним относят:
- пароксизмальную боль;
- нарушение функций;
- нарушения чувствительности (вибрационной, температурной, болевой и т. п.);
- похолодание конечностей.
Радикулит поясничный может быть острым и хроническим, при остром приступе радикулита боль сильная, резкая. Она ощущается в паховой области, в зоне поясницы и ягодиц. Иррадиирует в дорсальную (заднюю) поверхность нижней конечности со стороны поражения, то есть боль ощущается в бедренной области, голени и даже стопе. В некоторых случаях боль может беспокоить лишь в ноге (обычно это касается пациентов молодого возраста) и отсутствовать в области поясницы, такая смазанная картина несколько затрудняет диагностику.
Симптомы усиливаются и даже могут стать невыносимыми при движении (ходьбе, подъеме тяжести, поворотах туловища вокруг оси либо наклонах). В покое боль менее интенсивна.
Болевой синдром может быть настолько выражен, что будет сопровождаться реакцией со стороны внутренних органов и систем. Пациент в этом случае ощущает слабость, повышенное потоотделение при усилении боли. В некоторых случаях повышается температура тела и наблюдается побледнение кожных покровов.
При поражении нервных корешков нарушается проведение нервного импульса, за счет этого снижается кожная чувствительность в коже пораженной зоны и конечности со стороны поражения. Пациенты могут испытывать покалывание от легкого до болезненного. Присутствует ощущение ползания мурашек. При длительной компрессии нервных окончаний нарушается трофика и функциональное состояние мышц пораженной конечности вплоть до атрофии и пареза.
Существуют признаки, симптомы и рефлексы, которые помогают диагностировать поясничный радикулит:
- седалищный Дежерина;
- Ласега;
- Нери-Линднера и другие.
Для первого характерно усиление болевых ощущений при кашле или чихани. Второй вызывается в положении лежа, при подъеме прямой ноги с больной стороны усиливается и достаточно резко боль в ягодице, пояснице и бедре, при сгибании ноги в коленном суставе боль стихает. И последний – также вызывается в положении лежа с прямыми ногами. Больному резко пригибают голову к груди. В этом случае возникает резкая боль в поясничной зоне по одну сторону седалищного нерва. Возможен также передний симптом Вассермана (симптом натяжения).
Если корешок сдавлен в канале, болевой синдром развивается медленно, и лишь со временем приобретает характерную иррадиацию. Боль распространяется последовательно, от ягодиц до стопы, может сохраняться в состоянии покоя, существенно усиливаясь в положении стоя или при движении.
Она отличается от боли при дисковой грыже тем, что в сидячем положении наступает облегчение.
Причины проблемы
Дегенеративно-дистрофические изменения позвоночного столба, спровоцированные различными факторами. Основные причины ишиаса следующие:
- профессиональная радикулопатия (возникает при длительном пребывании в вынужденном положении);
- остеохондроз, спондилоартроз и т. п.;
- грыжи межпозвоночных дисков;
- травмы (ушибы и переломы).
Факторами, способствующими появлению прострела, являются обменные нарушения, беременность, подъем тяжестей, инфекционно-воспалительные заболевания, переохлаждения, длительная эмоционально-психическая нагрузка, нарушения режима питания и неполноценный рацион, гиподинамия и чрезмерные физические нагрузки, возрастные изменения, врожденные деформации позвоночника.
Наиболее частой причиной, которая вызывает радикулопатии в нижнем отделе позвоночника, является остеохондроз.
Лечение
Схемы лечения предполагают комплексный подход к проблеме, включающий устранение основной причины развития ишиаса, если это возможно, симптоматическую терапию и меры по восстановлению пораженных тканей (рис.1 ). Лечение может быть консервативным и оперативным. Схема консервативного лечения требует применения:
- медикаментозных мер;
- физиопроцедур;
- коррекции рациона;
- ЛФК;

- позиционных мер;
- мануальной терапии;
- ортопедических мер (ношение корсетов и бандажей);
- курортного лечения.
При корешковых поражениях мышцы в зоне поражения спазмируются, пытаясь ограничить движение и уменьшить боль, тем самым ухудшается трофика тканей и усиливается давление на нервные окончания, что в свою очередь вызывает усиление спазма. Этот порочный круг призвана разорвать терапия. Для этого нужно достичь нескольких целей: снять спазм, уменьшить воспаление и купировать боль. Исходя из целей, применяются различные группы препаратов:
- анальгетики;
- миорелаксанты;
- противовоспалительные (стероидные и нестероидные);
- витамины.
Анальгетики снимают боль, если этого оказывается недостаточно, используют миорелаксанты, которые расслабляют мышцы и частично снимают сдавление нервных окончаний. Противовоспалительные средства убирают воспаление и его проявление (местный отек), вначале используют НПВП, и только лишь при их абсолютной не эффективности используют гормональные средства. Витамины при подобных поражениях способствуют регенеративным процессам, снимают воспаление, питают ткани.
Физиопроцедуры – один из наиболее эффективных способов борьбы с ишиасом. Он имеет минимум побочных эффектов, но, к сожалению, есть широкий список противопоказаний для таких процедур, начиная от кожных заболеваний, заканчивая тяжелыми нарушениями сердечно-сосудистой и эндокринной систем.
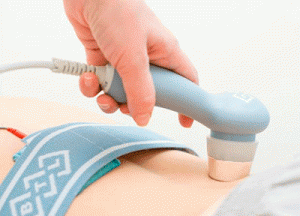
Основными физиопроцедурами при радикулите являются электро-, фонофорез, УВЧ, магнитотерапия, лазеро- или лазеромагнитотерапия, воздействие на биологически активные точки с помощью температур, электроприборов или игл, аппликации (озокерит, грязи, нафталан), гидротерапия (жемчужные, минеральные, радоновые, лекарственные ванны). Массаж и мануальная терапия – это едва ли не самые лучшие методы исцеления. Но если хорошего массажиста отыскать еще можно, то высококвалифицированные мануальные специалисты – это редкость.
В некоторых случаях используются температурные методы воздействия: умеренное сухое тепло, либо при острой боли – кратковременное воздействие холода на область поражения (не более 15 минут, от 4 до 6 раз в сутки).
При остром радикулите на несколько дней рекомендуется постельный режим. Но это не означает, что можно свернуться калачиком на мягкой кровати и замереть в этой позе. Естественное желание человека, испытавшего на себе корешковые боли, – затихнуть и не двигаться. «Затихать» нужно в правильном положении. Лежать нужно на твердой поверхности и ни в коем случае не в согбенной позе, потому что именно такое положение усугубит ситуацию, приведя к еще большему сдавлению нервных окончаний.
Хирургическое лечение – мера крайняя, применяется в том случае, если иные способы борьбы с патологией оказались бессильными. Чаще всего применяется при грыжах и «махровом» остеохондрозе.








Добавить комментарий